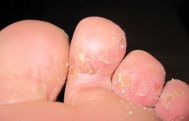
乙肝的病因 如何有效根治乙肝
乙肝是一种肝部很常见的疾病,主要是由肝炎病毒引起的肝部病变,这种病的传染性很高,那么你知道乙肝的发病原因到底是什么吗?今天图老师小编就向大家介绍乙肝的治疗和预防,赶紧来看看吧!
目录
1、乙肝的临床表现 2、乙肝的检查诊断
3、乙肝的治疗 4、乙肝的病因
5、乙肝传播的渠道 6、乙肝的饮食结构
7、乙肝患者饮食禁忌 8、治疗乙肝的小验方
乙型病毒性肝炎是由乙肝病毒(HBV)引起的、以肝脏炎性病变为主,并可引起多器官损害的一种疾病。乙肝广泛流行于世界各国,主要侵犯儿童及青壮年,少数患者可转化为肝硬化或肝癌。因此,它已成为严重威胁人类健康的世界性疾病,也是我国当前流行最为广泛、危害性最严重的一种疾病。乙型病毒性肝炎无一定的流行期,一年四季均可发病,但多属散发。近年来乙肝发病率呈明显增高的趋势。
乙肝的临床表现
1.全身症状
肝脏会影响人体全身,因肝功能受损,乙肝患者常感到乏力、体力不支、下肢或全身水肿,容易疲劳,打不起精神,失眠、多梦等乙肝症状。少数人还会有类似感冒的乙肝症状。

2.消化道症状
肝脏是人体重要的消化器官,乙肝患者因胆汁分泌减少,常出现食欲不振、恶心、厌油、上腹部不适、腹胀等明显的乙肝症状。
3.黄疸
肝脏是胆红素代谢的中枢,乙肝患者血液中胆红素浓度增高,会出现黄疸,皮肤、小便发黄,小便呈浓茶色等乙肝症状。
4.肝区疼痛
肝脏一般不会感觉疼痛,但肝表面的肝包膜上有痛觉神经分布,当乙肝恶化时,乙肝患者出现右上腹、右季肋部不适、隐痛等乙肝症状。
5.肝脾肿大
乙肝患者由于炎症、充血、水肿、胆汁淤积,常有肝脏肿大等乙肝症状。
6.手掌表现
不少乙肝患者会出现肝掌等乙肝症状。乙肝患者的手掌表面会充血性发红,两手无名指第二指关节掌面有明显的压痛感等乙肝症状。
7.皮肤表现
(本文来源于图老师网站,更多请访问http://m.tulaoshi.com)不少慢性肝炎患者特别是肝硬化患者面色晦暗或黝黑,称肝病面容,这可能是由于内分泌失调形成的乙肝症状。同时,乙肝患者皮肤上还会出现蜘蛛痣等。
症状
1、急性乙型肝炎
可表现为急性黄疸型和急性无黄疸型。急性黄疸型可有比较典型的临床表现,如低热、乏力、食欲减退、恶心、呕吐、厌油、腹胀、肝区疼痛、尿黄如茶水样等等。
乙肝的病因 如何有效根治乙肝(2)
部分患者甚至可出现一过性大便颜色变浅,皮肤瘙痒、肝区压痛及叩痛等,而急性无黄疸型多较隐匿,症状轻,似有轻度乏力、纳差、恶心等不适,恢复较快,常常体检化验时才被发现。
2、慢性乙型肝炎
根据病情可分为轻、中、重三种。
轻度:病情较轻,可反复出现乏力、头晕、食欲有所减退、厌油、尿黄、肝区不适、睡眠欠佳、肝稍大有轻触痛,可有轻度脾大。部分病例症状、体征缺如。肝功能指标仅1或2项轻度异常。
中度:症状、体征、实验室检查居于轻度和重度之间。
重度:有明显或持续的肝炎症状,如乏力、纳差、腹胀、尿黄、便溏等,伴肝病面容、肝掌、蜘蛛痣、脾大,ALT和或天冬氨酸氨基转移酶AST反复或持续升高,白蛋白降低、丙种球蛋白明显升高。
3、重型肝炎
极度乏力,严重消化道症状,神经、精神症状嗜睡、性格改变、烦躁不安、昏迷等。
4、淤胆型肝炎
黄疸持续不退大于3周,称为淤胆型肝炎。以肝内淤胆为主要表现的一种特殊临床类型,又称为毛细胆管炎型肝炎。
慢性淤胆型肝炎常在肝硬化基础上发生,不易消退,常伴γ-谷氨酰转肽酶、碱性磷酸酶、总胆汁酸升高。
5、肝炎肝硬化
①根据肝脏炎症情况分为活动性与静止性两型。活动性肝硬化:有慢性肝炎活动的表现,乏力及消化道症状明显,ALT升高,黄疸,白蛋白下降。静止性肝硬化:无肝脏炎症活动的表现,症状轻或无特异性,可有上述体征。
②根据肝组织病理及临床表现分为代偿性肝硬化和失代偿性肝硬化。代偿性肝硬化:ALB≧35g/L,TBil﹤35μmol/L,PTA﹥60%。可有门脉高压征,但无腹水、肝性脑病或上消化道大出血。失代偿性肝硬化:指中晚期肝硬化,有明显肝功能异常及失代偿征象,如ALB﹤35g/L,白蛋白/球蛋白A/G﹤1.0,TBil﹥35μmol/L,PTA﹤60%。可有腹水、肝性脑病或门静脉高压引起的食管、胃底静脉明显曲张或破裂出血。
乙肝的病因 如何有效根治乙肝(3)
乙肝的检查诊断
1.肝功能检查包括胆红素、麝香草酚浊度试验、AST、ALT、A/G、凝血酶原时间、血清蛋白电泳等。
2.特异血清病原学检查包括HBsAg、抗-HBs、HBeAg、抗-HBe、抗-HBc、抗-HBcIgM。有条件可检测HBV-DNA,DNA-p,Pre-S1、Pre-S2等。采用原位杂交技术检测肝内HBV-DNA。
3.肝脏活检(肝穿刺检查)。
4.血糖、尿糖、尿常规等。
鉴别诊断
1.药物性肝炎

特点为:①既往有用药史,已知有多种药物可引起不同程度肝损害,如异烟肼、利福平可致与病毒性肝炎相似的临床表现;长期服用双醋酚丁、甲基多巴等可致慢活肝;氯丙嗪、甲基睾丸素、砷、锑剂、酮康唑等可致淤胆型肝炎;②临床症状轻,单项ALT升高,嗜酸性粒细胞增高;③停药后症状逐渐好,ALT恢复正常。
2.胆石症
既往有胆绞痛史,高热寒战,右上腹痛,莫非征(Murphy征)阳性,白细胞增高,中性粒细胞增高。
3.原发性单发性肝硬化特点
①中年女性多见;②黄疸持续显著,皮肤瘙痒,常有黄色瘤,肝脾肿大明显,ALP显著升高,大多数抗线粒体抗体阳性;③肝功能损害较轻;④乙肝标志物阴性。
4.肝豆状核变性(Wilson病)
常有家族史,多表现有肢体粗大、震颤,肌张力增高,眼角膜边缘有棕绿色色素环(K-F环),血铜和血浆铜蓝蛋白降低,尿铜增高,而慢活肝血铜和铜蓝蛋白明显升高。
5.肝外梗阻性黄疸
如胰腺癌、总胆管癌、慢性胰腺炎等需鉴别。
乙肝的病因 如何有效根治乙肝(4)
乙肝的治疗
应根据临床类型、病原学的不同型别采取不同的治疗措施。总的原则是:以适当休息、合理营养为主,选择性使用药物为辅。
应忌酒、防止过劳及避免应用损肝药物。用药要掌握宜简不宜繁。
1.急性肝炎的治疗
(1)卧床休息
早期严格卧床休息最为重要症状明显好转可逐渐增加活动量,以不感到疲劳为原则,治疗至症状消失、隔离期满、肝功能正常可出院。经1~3个月休息,逐步恢复工作。
(2)饮食
以合乎患者口味,易消化的清淡食物为宜应含多种维生素,有足够的热量及适量的蛋白质,脂肪不宜限制过严。
(3)抗病毒治疗
急性乙肝最有效的治疗就是抗病毒治疗另外就是以适当休息和合理营养为主,根据不同病情给予适当的药物辅助治疗,同时避免饮洒、使用肝毒性药物及其他对肝脏不利的因素。

(4)中药治疗
可因地制宜,采用中草药治疗或中药方剂辩证治疗。急性肝炎的治疗应清热利湿、芳香化浊、调气活血。
热偏重者可用茵陈蒿汤、栀子柏皮汤加减,或龙胆草、板蓝根、金钱草、金银花等煎服;湿偏重者可用茵陈四苓散、三仁汤加减。
(5)营养
应高蛋白饮食热量摄入不宜过高,以防发生脂肪肝,也不宜食过量的糖,以免导致糖尿病。
乙肝的病因 如何有效根治乙肝(5)
(6)抗病毒药物治疗
①α-干扰素(Interferon,IFNα)
能阻止病毒在宿主肝细胞内复制,且具有免疫调节作用。但停药后部分病例的血清指标又逆转。早期,大剂量,长疗程干扰素治疗可提高疗效。
副作用有发热、低血压、恶心、腹泻、肌痛乏力等,可在治疗初期出现,亦可发生暂时性脱发、粒细胞减少、血小板减少、贫血等,但停药后可迅速恢复。

②干扰素诱导剂
聚肌苷酸(聚肌胞,PeolyI:C)在体内可通过诱生干扰素而阻断病毒复制,但诱生干扰素的能力较低。近又合成新药Amplige(PolyI:C·12U),是一种作用较聚肌胞强大的干扰素诱生剂。
(本文来源于图老师网站,更多请访问http://m.tulaoshi.com)2.慢性肝炎的治疗
提高生活品质是乙肝治疗的终极目标。众所周知,乙肝病毒很难被彻底消灭。无论是干扰素还是核苷酸类似物都只能抑制乙肝病毒的复制,短期治疗(≤1年)停药后,患者的HBV-DNA水平可能会出现大幅度反弹,导致乙肝复发。
乙肝抗病毒最忌讳早停药,擅自停药或换药很可能会造成病情恶化,最终造成疗效不佳,加重疾病进展。因此,大家在治疗期间一定要做到长期用药、规范用药。
3.重型肝炎的治疗
及早发现、及早治疗具有再恢复的可能,但相当数量的病人预后不良。病人应绝对卧床,避免并去除诱发肝昏迷的诱因,预防和控制感染,及时救治出血,加强对症支持疗法。有条件者应考虑肝脏移植手术。
4.无症状HBsAg携带者的治疗
凡有HBV复制指标阳性者,适用抗病毒药物治疗,首选α-IFN。
乙肝的病因 如何有效根治乙肝(6)
乙肝的病因
乙肝是一种传染性肝病,是世界三大流行性传染疾病之一,在我国某些地区的传染率高达35%。是否被感染乙肝取决于多种条件因素,不过感染乙肝通常与病人自身体质及日常习惯行为等有关。
性接触传播
个体在与乙肝患者或病毒携带者进行性接触或生活密切接触时可通过男性的精液、女性的阴道分泌物引起感染。性交、同性恋性接触及未采取防护措施。
医源性传播
由医疗过程中各种未经消毒或消毒不彻底的注射器、针头等引起感染或拔牙用具及其它创伤性医疗器消毒不严格而导致感染。另外,吸毒者因共用污染的针头和注射器也可能会导致感染。
母婴传播
患急性乙肝和携带乙肝病毒表面抗原阳性的育龄妇女,通过妊娠和分娩将乙肝病毒传给新生儿。
血液传播
经血液或血制品传播乙肝病毒。在发达国家献血后的血液都要检查肝炎病毒,因此在这些地区通过受血感染肝炎的可能性几乎为零。
乙肝的发病机制
乙型肝炎的发病机制很复杂,研究资料不少,但迄今尚未完全阐明,目前认为其肝细胞损伤不是HBV在肝细胞内复制的结果,而是由T细胞毒反应所介导,人感染HBV后,可引起细胞免疫和体液免疫应答,并激发自身免疫反应及免疫调节功能紊乱,这些免疫反应对乙型肝炎的临床表现及转归有重要意义。
1、急性肝炎
当免疫功能正常感染HBV后,其细胞毒性T细胞Tc细胞攻击受染的肝细胞,由破坏的肝细胞释放入血的HBV,而被特异性抗体所结合,且干扰素生成较多,而致HBV被清除,病情好转终归痊愈。